Diabetes mellitus ist eine der häufigsten Erkrankungen und nimmt tendenziell zu und verdirbt die Statistik. Die Symptome von Diabetes mellitus treten nicht über Nacht auf; Der Prozess ist chronisch, mit einer Zunahme und Verschlechterung endokriner und metabolischer Störungen. Zwar unterscheidet sich der Beginn eines Typ-1-Diabetes deutlich vom Anfangsstadium eines Typ-2-Diabetes.
Unter allen endokrinen Pathologien nimmt Diabetes mit Abstand die Spitzenposition ein und macht mehr als 60 % aller Fälle aus. Darüber hinaus zeigen enttäuschende Statistiken, dass ein Zehntel der „Diabetiker“ Kinder sind.
Die Wahrscheinlichkeit, an der Krankheit zu erkranken, steigt mit zunehmendem Alter, sodass sich die Gruppengröße alle zehn Jahre verdoppelt. Dies ist auf eine steigende Lebenserwartung, bessere Früherkennungsmethoden, einen Rückgang der körperlichen Aktivität und eine Zunahme der Zahl übergewichtiger Menschen zurückzuführen.
Arten von Diabetes
Viele Menschen haben von einer Krankheit wie Diabetes insipidus gehört. Damit es beim Leser später nicht zu einer Verwechslung der als „Diabetes“ bezeichneten Krankheiten kommt, wird es wahrscheinlich sinnvoll sein, deren Unterschiede zu erklären.
Diabetes insipidus
Diabetes insipidus ist eine endokrine Erkrankung, die als Folge von Neuroinfektionen, entzündlichen Erkrankungen, Tumoren und Vergiftungen auftritt und durch einen Mangel und manchmal ein vollständiges Verschwinden von ADH-Vasopressin (antidiuretisches Hormon) verursacht wird.
Dies erklärt das klinische Bild der Krankheit:
- Ständige Trockenheit der Mundschleimhaut, unglaublicher Durst (eine Person kann in 24 Stunden bis zu 50 Liter Wasser trinken, wodurch sich der Magen zu großen Größen dehnt);
- Isolierung einer großen Menge leichten, unkonzentrierten Urins mit niedrigem spezifischem Gewicht (1000-1003);
- Katastrophaler Gewichtsverlust, Schwäche, verminderte körperliche Aktivität, Störungen des Verdauungssystems;
- Charakteristische Veränderungen der Haut („Pergamenthaut“);
- Atrophie der Muskelfasern, Schwäche der Muskulatur;
- Entwicklung eines Dehydrationssyndroms bei fehlender Flüssigkeitsaufnahme über mehr als 4 Stunden.
Im Hinblick auf eine vollständige Heilung hat die Krankheit eine ungünstige Prognose; Die Arbeitsfähigkeit ist deutlich eingeschränkt.
Kurze Anatomie und Physiologie
Ein ungepaartes Organ, die Bauchspeicheldrüse, übt eine gemischte sekretorische Funktion aus. Sein exogener Teil führt die äußere Sekretion durch und produziert Enzyme, die am Verdauungsprozess beteiligt sind. Der endokrine Teil, der mit der Aufgabe der inneren Sekretion betraut ist, produziert mehrere Hormone, darunter: Insulin und Glucagon. Sie sind der Schlüssel zur Gewährleistung der Konsistenz des Zuckers im menschlichen Körper.
Der endokrine Teil der Drüse wird durch die Langerhans-Inseln repräsentiert, die bestehen aus:
- A-Zellen, die ein Viertel des gesamten Inselraums einnehmen und als Standort der Glucagonproduktion gelten;
- B-Zellen, die bis zu 60 % der Zellpopulation ausmachen, synthetisieren und speichern Insulin, dessen Molekül ein zweikettiges Polypeptid ist, das 51 Aminosäuren in einer bestimmten Reihenfolge transportiert;
- D-Zellen, die Somatostatin produzieren;
- Zellen, die andere Polypeptide produzieren.
Somit liegt die Schlussfolgerung nahe:Insbesondere die Schädigung der Bauchspeicheldrüse und der Langerhans-Inseln ist der Hauptmechanismus, der die Insulinproduktion hemmt und die Entwicklung des pathologischen Prozesses auslöst.
Arten und Sonderformen der Krankheit.
Insulinmangel führt zu einer Veränderung der Zuckerkonsistenz (3,3 – 5,5 mmol/l) und trägt zur Entstehung einer heterogenen Krankheit namens Diabetes mellitus (DM) bei:
- Es entsteht ein völliger Mangel an Insulin (absoluter Mangel). insulinabhängig pathologischer Prozess, der als bekannt ist Diabetes mellitus Typ I (IDDM);
- Ein Mangel an Insulin (relativer Mangel), der im Anfangsstadium eine Störung des Kohlenhydratstoffwechsels auslöst, führt langsam aber sicher zur Entwicklung nicht insulinabhängig Diabetes mellitus (NIDDM), der sog Diabetes mellitus Typ II.
Aufgrund der veränderten Glukoseverwendung durch den Körper und der damit einhergehenden Erhöhung des Blutserums (Hyperglykämie), die im Prinzip eine Manifestation der Krankheit ist, treten mit der Zeit Anzeichen eines Diabetes mellitus auf, also einer völligen Störung der Stoffwechselprozesse auf allen Ebenen.
Neben Typ-1- und Typ-2-Diabetes gibt es spezielle Formen dieser Erkrankung:
- sekundärer Diabetes infolge einer akuten und chronischen Entzündung der Bauchspeicheldrüse (Pankreatitis), bösartigen Neubildungen im Parenchym der Drüse, Leberzirrhose. Eine Reihe endokriner Störungen, die mit einer übermäßigen Produktion von Insulinantagonisten einhergehen (Akromegalie, Morbus Cushing, Phäochromozytom, Schilddrüsenerkrankung), führen zur Entwicklung eines sekundären Diabetes. Viele Medikamente, die über einen längeren Zeitraum eingenommen werden, haben eine diabetogene Wirkung: Diuretika, einige blutdrucksenkende Medikamente und Hormone, orale Kontrazeptiva usw.;
- Diabetes bei schwangeren Frauen (Gestationsdiabetes), verursacht durch die besondere gegenseitige Beeinflussung der Hormone von Mutter, Kind und Plazenta. Die fetale Bauchspeicheldrüse, die ihr eigenes Insulin produziert, beginnt, die Insulinproduktion der mütterlichen Drüse zu hemmen, wodurch diese Sonderform während der Schwangerschaft entsteht. Bei richtiger Kontrolle verschwindet der Schwangerschaftsdiabetes jedoch in der Regel nach der Entbindung. In der Folge kann diese Tatsache in einigen Fällen (bis zu 40 %) bei Frauen mit einer ähnlichen Schwangerschaftsgeschichte die Entwicklung eines Diabetes mellitus Typ II (innerhalb von 6-8 Jahren) gefährden.
Warum kommt es zu einer „süßen“ Krankheit?
Die „süße“ Krankheit stellt eine recht „vielfältige“ Patientengruppe dar, sodass es offensichtlich ist, dass IDDM und sein nicht insulinabhängiger „Bruder“ einen anderen genetischen Ursprung haben. Es gibt Hinweise auf einen Zusammenhang zwischen insulinabhängigem Diabetes und den genetischen Strukturen des HLA-Systems (Major Histocompatibility Complex), insbesondere mit einigen Genen der Loci der D-Region. Für NIDDM wurde kein solcher Zusammenhang beobachtet.

Für die Entstehung eines Diabetes mellitus Typ I reicht eine genetische Veranlagung allein nicht aus; Der pathogene Mechanismus wird durch provozierende Faktoren ausgelöst:
- Angeborener Mangel an Langerhans-Inseln;
- Ungünstiger Einfluss der äußeren Umgebung;
- Stress, nervöser Stress;
- Traumatische Hirnverletzungen;
- Schwangerschaft;
- Infektiöse Prozesse viralen Ursprungs (Influenza, Mumps, Cytomegalovirus-Infektion, Coxsackie);
- Tendenz zu ständigem Überessen, was zu übermäßigen Fettablagerungen führt;
- Missbrauch von Süßwaren (bei Naschkatzen besteht ein höheres Risiko).
Bevor wir uns mit den Ursachen des Diabetes mellitus Typ II befassen, wäre es angebracht, sich mit einer sehr kontroversen Frage zu befassen: Wer leidet häufiger darunter, Männer oder Frauen?
Es wurde festgestellt, dass die Krankheit heute häufiger bei Frauen auftritt, obwohl Diabetes im 19. Jahrhundert ein „Privileg“ des männlichen Geschlechts war. In einigen südostasiatischen Ländern gilt übrigens mittlerweile das Vorkommen dieser Krankheit bei Männern als vorherrschend.
Zu den prädisponierenden Bedingungen für die Entwicklung eines Diabetes mellitus Typ II gehören:
- Veränderungen im strukturellen Aufbau der Bauchspeicheldrüse als Folge entzündlicher Prozesse sowie Auftreten von Zysten, Tumoren, Blutungen;
- Alter nach 40 Jahren;
- Übergewicht (der wichtigste Risikofaktor für NIDDM!);
- Gefäßerkrankungen, die durch den atherosklerotischen Prozess und Bluthochdruck verursacht werden;
- Bei Frauen Schwangerschaft und Geburt eines Kindes mit hohem Körpergewicht (mehr als 4 kg);
- Familienmitglieder mit Diabetes haben;
- Starker psycho-emotionaler Stress (Nebennierenüberstimulation).
Die Krankheitsursachen verschiedener Diabetes-Typen fallen teilweise zusammen (Stress, Fettleibigkeit, Einfluss äußerer Faktoren), der Beginn des Prozesses ist bei Typ-1- und Typ-2-Diabetes jedoch unterschiedlich, außerdem IDDM ist das Gebiet von Kindern und Jugendlichen, und Menschen, die nicht insulinabhängig sind, bevorzugen ältere Menschen.
Warum willst du so viel trinken?
Die charakteristischen Symptome eines Diabetes mellitus können unabhängig von Form und Art wie folgt aussehen:

- Trockenheit der Mundschleimhäute;
- Praktisch unmöglich zu stillender Durst, verbunden mit Dehydrierung;
- Übermäßige Bildung von Urin und dessen Ausscheidung über die Nieren (Polyurie), was zu Dehydrierung führt;
- Ein Anstieg der Glukosekonzentration im Blutserum (Hyperglykämie) aufgrund der Unterdrückung der Zuckerverwertung durch periphere Gewebe aufgrund von Insulinmangel;
- Das Auftreten von Zucker im Urin (Glykosurie) und Ketonkörpern (Ketonurie), die normalerweise in unbedeutenden Mengen vorhanden sind, bei Diabetes mellitus jedoch intensiv von der Leber produziert werden und bei der Ausscheidung aus dem Körper im Urin gefunden werden;
- Erhöhter Gehalt im Blutplasma (zusätzlich zu Glukose) an Harnstoff und Natriumionen (Na).+);
- Gewichtsverlust, der im Falle einer Dekompensation der Krankheit ein charakteristisches Merkmal des katabolen Syndroms ist, das sich aufgrund des Abbaus von Glykogen, der Lipolyse (Mobilisierung von Fetten), des Katabolismus und der Gluconeogenese (Umwandlung in Glukose) von Proteinen entwickelt;
- Verletzung der Lipidspektrumindikatoren, Anstieg des Gesamtcholesterins aufgrund der Lipoproteinfraktion niedriger Dichte, NEFA (nicht veresterte Fettsäuren), Triglyceride. Der zunehmende Gehalt an Lipiden beginnt aktiv in die Leber zu gelangen und dort intensiv oxidiert zu werden, was zu einer übermäßigen Bildung von Ketonkörpern (Aceton + β-Hydroxybuttersäure + Acetessigsäure) und deren anschließendem Eintritt in das Blut (Hyperketonämie) führt. Eine übermäßige Konzentration von Ketonkörpern droht einen gefährlichen Zustand namensdiabetische Ketoazidose.
Daher können die allgemeinen Anzeichen von Diabetes für jede Form der Krankheit charakteristisch sein. Um den Leser jedoch nicht zu verwirren, müssen die Merkmale berücksichtigt werden, die dieser oder jener Art innewohnen.
Diabetes mellitus Typ I ist ein „Privileg“ junger Menschen
IDDM ist durch einen akuten Beginn (Wochen oder Monate) gekennzeichnet. Die Anzeichen eines Diabetes mellitus Typ I sind ausgeprägt und äußern sich in den für diese Krankheit typischen klinischen Symptomen:
- Plötzlicher Gewichtsverlust;
- Unnatürlicher Durst, eine Person kann sich einfach nicht betrinken, selbst wenn sie es versucht (Polydipsie);
- Es werden große Mengen Urin ausgeschieden (Polyurie);
- Erhebliche Überkonzentration von Glukose- und Ketonkörpern im Blutserum (Ketoazidose). Im Anfangsstadium, wenn sich der Patient seiner Probleme noch nicht bewusst ist, ist es sehr wahrscheinlich, dass sich ein diabetisches Koma (ketoazidotisch, hyperglykämisch) entwickelt – ein lebensbedrohlicher Zustand, daher wird eine Insulintherapie so schnell wie möglich verordnet (sobald der Verdacht auf Diabetes besteht).

In den meisten Fällen werden nach der Anwendung von Insulin Stoffwechselvorgänge ausgeglichen. Der Insulinbedarf des Körpers sinkt stark und es kommt zu einer vorübergehenden „Erholung“. Dieser kurze Remissionszustand sollte jedoch weder den Patienten noch den Arzt entspannen, da man sich nach einiger Zeit wieder an die Krankheit erinnert. Der Bedarf an Insulin kann mit zunehmender Krankheitsdauer steigen, im Allgemeinen wird er jedoch ohne Ketoazidose 0,8 bis 1,0 U/kg nicht überschreiten.
Nach 5-10 Jahren können Anzeichen auftreten, die auf die Entwicklung von Spätkomplikationen des Diabetes (Retinopathie, Nephropathie) hinweisen. Zu den häufigsten Todesursachen durch IDDM gehören:
- Nierenversagen im Endstadium, das eine Folge diabetischer Glomerulosklerose ist;
- Herz-Kreislauf-Erkrankungen sind Komplikationen der Grunderkrankung und treten seltener auf als Nierenerkrankungen.
Krankheits- oder altersbedingte Veränderungen? (Diabetes Typ II)
NIDDM entwickelt sich über viele Monate und sogar Jahre. Wenn Probleme auftreten, wendet sich eine Person an verschiedene Spezialisten (Dermatologe, Gynäkologe, Neurologe...). Der Patient ahnt nicht einmal, dass seiner Meinung nach verschiedene Krankheiten: Furunkulose, juckende Haut, Pilzinfektionen, Schmerzen in den unteren Extremitäten Anzeichen für Diabetes mellitus Typ II sind. Die Patienten gewöhnen sich an ihren Zustand und Diabetes entwickelt sich langsam weiter und betrifft alle Systeme und vor allem die Blutgefäße.
NIDDM zeichnet sich durch einen langsamen und stabilen Verlauf aus, meist ohne Neigung zur Ketoazidose.
Die Behandlung von Typ-2-Diabetes beginnt normalerweise mit einer Diät, die leicht verdauliche (raffinierte) Kohlenhydrate einschränkt, und der Einnahme von zuckersenkenden Medikamenten (falls erforderlich). Insulin wird verschrieben, wenn die Erkrankung zu schweren Komplikationen fortgeschritten ist oder eine Resistenz gegen orale Medikamente besteht.
Es ist bekannt, dass die Haupttodesursache bei Patienten mit NIDDM eine kardiovaskuläre Pathologie infolge von Diabetes ist. In der Regel handelt es sich dabei um einen Herzinfarkt oder Schlaganfall.
Behandlungen für Diabetes mellitus
Die Grundlage therapeutischer Maßnahmen zur Kompensation des Diabetes mellitus bilden drei Grundprinzipien:
- Ausgleich bei Insulinmangel;
- Regulierung endokriner und metabolischer Störungen;
- Prävention von Diabetes, seinen Komplikationen und seiner rechtzeitigen Behandlung.
Die Umsetzung dieser Grundsätze erfolgt auf Basis von 5 Hauptpositionen:
- Die Ernährung bei Diabetes mellitus spielt die Rolle der „ersten Geige“;
- Ein System geeigneter und individuell ausgewählter Körperübungen begleitet die Ernährung;
- Zur Behandlung von Typ-2-Diabetes werden vor allem zuckersenkende Medikamente eingesetzt;
- Bei NIDDM wird bei Bedarf eine Insulintherapie verordnet, bei Typ-1-Diabetes ist sie jedoch unerlässlich;
- Schulen Sie Patienten im Selbstmanagement (Fähigkeiten, Blut aus einem Finger zu entnehmen, ein Blutzuckermessgerät zu verwenden, Insulin ohne Hilfe zu verabreichen).
Die Laborkontrolle über diesen Positionen gibt den Grad der Kompensation nach den folgenden biochemischen Untersuchungen an:
| Indikatoren | Gute Vergütung. | Zufriedenstellend | schlecht |
|---|---|---|---|
| Nüchternglukosespiegel (mmol/l) | 4.4 – 6.1 | 6,2 – 7,8 | 7.8 |
| Blutzuckergehalt 2 Stunden nach einer Mahlzeit (mmol/l) | 5,5 – 8,0 | 8,1 – 10,0 | Ø 10,0 |
| Prozentsatz des glykosylierten Hämoglobins (HbA1, %) | < 8,0 | 8,0 – 9,5 | Ø 10,0 |
| Gesamtserumcholesterin (mmol/l) | < 5.2 | 5,2 – 6,5 | Ø 6,5 |
| Triglyceridspiegel (mmol/l) | < 1,7 | 1,7 – 2,2 | 2.2 |
Die wichtige Rolle der Ernährung bei der Behandlung von NIDDM.
Ernährung bei Diabetes mellitus ist auch für Menschen, die weit von Diabetes mellitus entfernt sind, ein Begriff, Tabelle Nr. 9. Während Sie wegen einer Krankheit im Krankenhaus sind, hören Sie von Zeit zu Zeit von einer speziellen Diät, die sich immer in separaten Pfannen unterscheidet, sich von anderen Diäten unterscheidet und nach einem bestimmten Passwort verteilt wird: „Ich habe die neunte Tabelle.“ Was bedeutet das alles? Wie unterscheidet sich diese Mystery-Diät von allen anderen?
Es ist kein Fehler, sich um einen Diabetiker zu kümmern, indem man ihm seinen „Brei“ bringt, der ihn aller Freuden des Lebens beraubt. Die Diabetes-Diät unterscheidet sich nicht wesentlich von der Ernährung gesunder Menschen; Die Patienten erhalten die notwendige Menge an Kohlenhydraten (60 %), Fetten (24 %) und Proteinen (16 %).

Bei der Diabetes-Ernährung wird raffinierter Zucker in Lebensmitteln durch langsam abgebaute Kohlenhydrate ersetzt. Zucker, der in Geschäften für jedermann verkauft wird, und darauf basierende Süßwaren fallen in die Kategorie der verbotenen Lebensmittel.
Was die Nährstoffbalance angeht, ist hier alles streng: Ein Diabetiker muss unbedingt die notwendige Menge an Vitaminen und Pektinen zu sich nehmen, die mindestens 40 Gramm betragen sollte. pro Tag.
Streng individuelle körperliche Aktivität
Die körperliche Aktivität jedes Patienten wird vom behandelnden Arzt individuell unter Berücksichtigung folgender Punkte ausgewählt:

- Alter;
- Diabetes-Symptome;
- Die Schwere des pathologischen Prozesses;
- Das Vorhandensein oder Fehlen von Komplikationen.
Die vom Arzt verordnete und vom „Raum“ durchgeführte körperliche Aktivität soll die „Verbrennung“ von Kohlenhydraten und Fetten fördern, ohne dass Insulin eingreift. Seine zum Ausgleich von Stoffwechselstörungen notwendige Dosis nimmt deutlich ab, was nicht zu vergessen ist, da die Verhinderung eines Anstiegs des Blutzuckerspiegels zu einer unerwünschten Wirkung führen kann. Ausreichende körperliche Aktivität führt zu einer Senkung der Glukose, die verabreichte Insulindosis baut die verbleibende ab und als Folge davon sinkt der Zuckerspiegel unter akzeptable Werte (Hypoglykämie).
Also, Insulindosierung und körperliche Aktivität erfordern besondere Aufmerksamkeit und sorgfältige Berechnung.so dass wir durch gegenseitige Ergänzung gemeinsam nicht die Untergrenze normaler Laborparameter überschreiten.
Oder vielleicht Hausmittel ausprobieren?
Die Behandlung des Diabetes mellitus Typ 2 geht in der Regel mit der Suche des Patienten nach Hausmitteln einher, die den Prozess verlangsamen und den Zeitpunkt der Einnahme der Darreichungsformen möglichst hinauszögern können.
Obwohl unsere entfernten Vorfahren praktisch nichts von dieser Krankheit wussten, gibt es Hausmittel zur Behandlung von Diabetes mellitus, aber das dürfen wir nicht vergessen Hilfreich sind Aufgüsse und Abkochungen aus verschiedenen Pflanzen. Die Verwendung von Hausmitteln gegen Diabetes befreit den Patienten nicht davon, eine Diät einzuhalten, den Blutzuckerspiegel zu kontrollieren, einen Arzt aufzusuchen und alle seine Empfehlungen zu befolgen.

Um diese Pathologie zu Hause zu bekämpfen, werden bekannte Hausmittel eingesetzt:
- Rinde und Blätter der weißen Maulbeere;
- Haferkörner und -schalen;
- Trennwände aus Walnussholz;
- Lorbeerblatt;
- Zimt;
- Eicheln;
- Nessel;
- Löwenzahn.
Wenn Diät und Hausmittel nicht mehr helfen...
Die sogenannten Medikamente der ersten Generation, die Ende des letzten Jahrhunderts weithin bekannt waren, gehören der Vergangenheit an und wurden durch Medikamente der neuen Generation ersetzt, die die drei Hauptgruppen der von der Pharmaindustrie hergestellten Diabetes-Medikamente darstellen.
Der Endokrinologe entscheidet, welches Mittel für diesen oder jenen Patienten geeignet ist.. Und damit Patienten sich nicht selbst behandeln und sich nicht für die alleinige Einnahme dieser Diabetes-Medikamente entscheiden, geben wir einige anschauliche Beispiele.
Sulfonylharnstoff-Derivate
Derzeit werden Sulfonylharnstoff-Derivate der zweiten Generation verschrieben, die 10 bis 24 Stunden lang wirken. Die Patienten nehmen sie normalerweise zweimal täglich eine halbe Stunde vor den Mahlzeiten ein.
In folgenden Fällen sind diese Medikamente absolut kontraindiziert:
- Diabetes mellitus Typ 1;
- Diabetisches, hyperosmolares, milchsäurehaltiges Koma;
- Schwangerschaft, Geburt, Stillzeit;
- Diabetische Nephropathie, begleitet von einer gestörten Filtration;
- Erkrankungen des hämatopoetischen Systems mit gleichzeitiger Abnahme der weißen Blutkörperchen: Leukozyten (Leukozytopenie) und der Blutplättchenkomponente der Hämatopoese (Thrombozytopenie);
- Schwere infektiöse und entzündliche Leberschäden (Hepatitis);
- Diabetes durch Gefäßpathologie kompliziert.
Außerdem kann die Einnahme von Arzneimitteln dieser Gruppe die Entwicklung allergischer Reaktionen gefährden, die sich äußern in:
- Hautjucken und Urtikaria, die manchmal zu einem Quincke-Ödem führen;
- Störungen des Verdauungssystems;
- Veränderungen im Blut (verminderte Blutplättchen- und Leukozytenwerte);
- Mögliche Verschlechterung der Funktionsfähigkeit der Leber (Gelbsucht aufgrund von Cholestase).
Antihyperglykämische Wirkstoffe aus der Familie der Biguanide.
Biguanide (Guanidinderivate) werden aktiv zur Behandlung von Diabetes mellitus Typ 2 eingesetzt, häufig durch Zugabe von Sulfonamiden. Sie sind für den Einsatz bei adipösen Patienten sehr sinnvoll, bei Menschen mit Leber-, Nieren- und Herz-Kreislauf-Erkrankungen ist ihr Einsatz jedoch sehr begrenzt, da auf mildere Medikamente derselben Gruppe oder α-Glucosid-Inhibitoren umgestellt wird, die die Aufnahme von Kohlenhydraten im Dünndarm hemmen.
Als absolute Kontraindikationen für den Einsatz von Biguaniden gelten:
- IDDM (Diabetes mellitus Typ 1);
- Erheblicher Gewichtsverlust;
- Infektiöse Prozesse, unabhängig von ihrem Standort;
- chirurgische Eingriffe;
- Schwangerschaft, Geburt, Stillzeit;
- Komazustände;
- Leber- und Nierenpathologie;
- Sauerstoffmangel;
- Mikroangiopathie (2-4 Grad) mit Seh- und Nierenfunktionsstörungen;
- Trophische Geschwüre und nekrotische Prozesse;
- Schlechte Durchblutung der unteren Extremitäten aufgrund verschiedener Gefäßerkrankungen.
Insulinbehandlung
Aus dem oben Gesagten ergibt sich das Insulin ist die Hauptbehandlung bei Typ-1-Diabetes, allen medizinischen Notfällen und schwerwiegenden Komplikationen von Diabetes. NIDDM erfordert die Ernennung dieser Therapie nur bei insulinpflichtigen Formen, wenn eine Korrektur mit anderen Mitteln nicht den gewünschten Effekt bringt.
Moderne Insuline, sogenannte monokompetente Insuline, repräsentieren zwei Gruppen:
- Monokompetente pharmakologische Formen der Substanz Humaninsulin (halbsynthetische oder rekombinante DNA), die zweifellos einen erheblichen Vorteil gegenüber Arzneimitteln Schweineursprungs haben. Sie haben praktisch keine Kontraindikationen oder Nebenwirkungen;
- Monokompetente Insuline aus der Bauchspeicheldrüse von Schweinen. Diese Arzneimittel erfordern im Vergleich zu Humaninsulinen eine Erhöhung der Arzneimitteldosis um etwa 15 %.
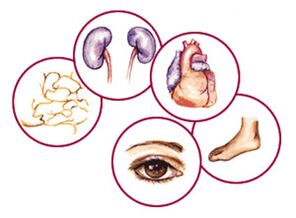
Diabetes ist aufgrund von Komplikationen gefährlich.
Da Diabetes mit einer Schädigung vieler Organe und Gewebe einhergeht, kann er sich in fast allen Körpersystemen manifestieren. Die Komplikationen von Diabetes mellitus sind:
- Pathologische Veränderungen der Haut.: diabetische Dermopathie, Lipoidnekrobiose, Furunkulose, Xanthomatose, Pilzinfektionen der Haut;
- Osteoartikuläre Erkrankungen:
- Diabetische Osteoarthropathie (Charcot-Gelenk – Veränderung des Sprunggelenks), die vor dem Hintergrund von Mikrozirkulationsstörungen und trophischen Störungen auftritt, begleitet von Luxationen, Subluxationen und spontanen Frakturen vor der Entstehung. diabetischer Fuß;
- Diabetische Haaropathie, gekennzeichnet durch Steifheit der Handgelenke, die häufig bei Kindern mit Diabetes auftritt;
- Atemwegserkrankungen: langfristig anhaltende Bronchitis, Lungenentzündung, erhöhte Inzidenz von Tuberkulose;
- Pathologische Prozesse, die die Verdauungsorgane betreffen: diabetische Enteropathie, begleitet von erhöhter Peristaltik, Durchfall (bis zu 30-mal täglich), Gewichtsverlust;
- diabetische Retinopathie– eine der schwerwiegendsten Komplikationen, gekennzeichnet durch eine Schädigung der Sehorgane;
- Sie gilt als die häufigste Komplikation des Diabetes mellitus. diabetische Neuropathie und seine Vielfalt - Polyneuropathie, was 90 % aller Formen dieser Pathologie betrifft. Diabetische Polyneuropathie ist eine häufige Erkrankung. Diabetisches Fußsyndrom;
- Ein pathologischer Zustand des Herz-Kreislauf-Systems, der in den meisten Fällen die Todesursache durch Diabetes mellitus ist.. Hypercholesterinämie und vaskuläre Atherosklerose, die sich bei Diabetes bereits in jungen Jahren entwickeln, führen unweigerlich zu Herz- und Gefäßerkrankungen (koronare Herzkrankheit, Myokardinfarkt, Herzinsuffizienz, Schlaganfall).
Prävention
Maßnahmen zur Vorbeugung von Diabetes mellitus richten sich nach den Ursachen, die ihn verursachen. In diesem Fall lohnt es sich, über die Vorbeugung von Arteriosklerose und Bluthochdruck zu sprechen, einschließlich der Bekämpfung von Übergewicht, schlechten Gewohnheiten und Esssucht.

Zur Vorbeugung von Komplikationen bei Diabetes mellitus gehört die Verhinderung der Entwicklung pathologischer Zustände, die auf den Diabetes selbst zurückzuführen sind. Die Korrektur des Glukosespiegels im Blutserum, die Einhaltung einer Diät, ausreichend körperliche Aktivität und die Befolgung der Empfehlungen des Arztes können dazu beitragen, die Folgen dieser schwerwiegenden Krankheit zu verzögern.

























